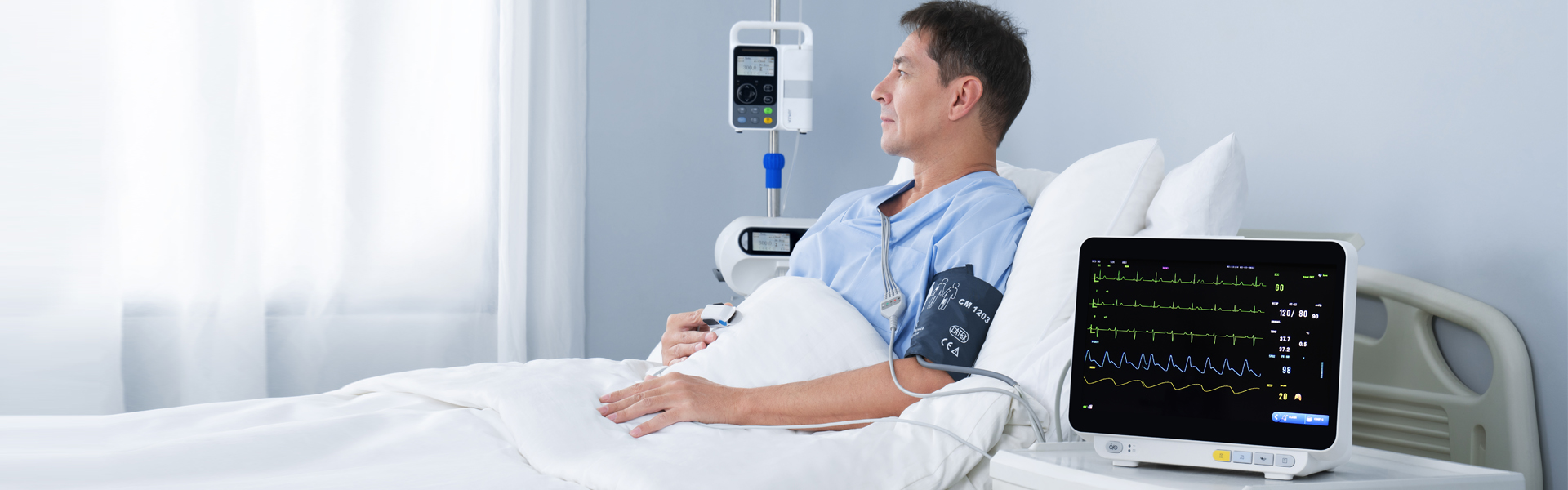
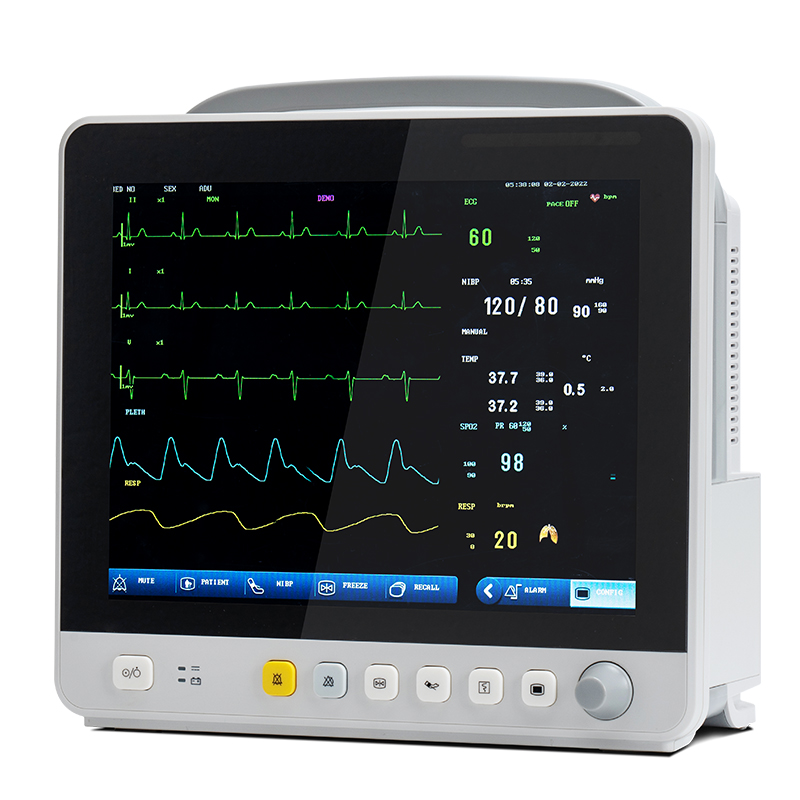
Kliinilises praktikas kõige levinuma seadmena on mitmeparameetriline patsiendimonitor omamoodi bioloogiline signaal kriitiliste patsientide füsioloogilise ja patoloogilise seisundi pikaajaliseks, mitmeparameetriliseks tuvastamiseks ning reaalajas ja automaatse analüüsi ja töötlemise, õigeaegse visuaalseks teabeks teisendamise, automaatse alarmi ja potentsiaalselt eluohtlike sündmuste automaatse salvestamise kaudu. Lisaks patsientide füsioloogiliste parameetrite mõõtmisele ja jälgimisele saab see jälgida ja käsitleda patsientide seisundit enne ja pärast ravimeid ja operatsioone, avastada õigeaegselt kriitiliselt haigete patsientide seisundi muutusi ning pakkuda arstidele põhialuse meditsiiniliste plaanide õigeks diagnoosimiseks ja koostamiseks, vähendades seeläbi oluliselt kriitiliselt haigete patsientide suremust.
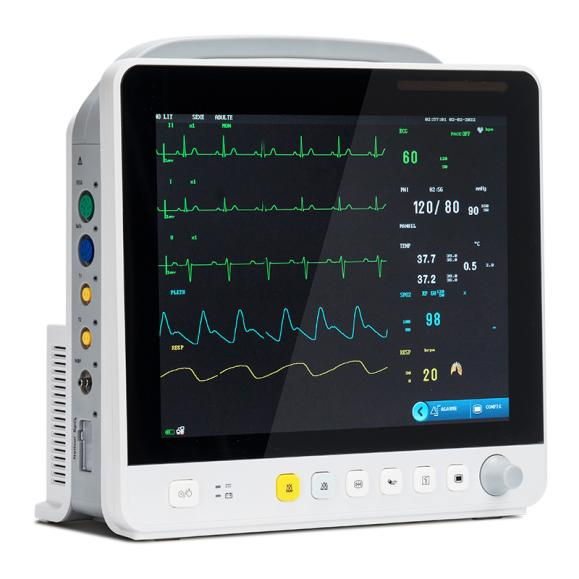
Tehnoloogia arenguga on mitme parameetriga patsiendimonitoride jälgimiselemendid laienenud vereringesüsteemist hingamis-, närvi-, ainevahetus- ja muude süsteemideni.Moodulit on laiendatud ka tavaliselt kasutatavalt EKG moodulilt (EKG), hingamismoodulilt (RESP), vere hapniku küllastuse moodulilt (SpO2) ja mitteinvasiivselt vererõhu moodulilt (NIBP) temperatuuri mooduliks (TEMP), invasiivseks vererõhu mooduliks (IBP), südame nihke mooduliks (CO), mitteinvasiivseks pidevaks südame nihke mooduliks (ICG) ja hingetõmbe lõpu süsinikdioksiidi mooduliks (EtCO2)), elektroentsefalogrammi jälgimismooduliks (EEG), anesteesiagaasi jälgimismooduliks (AG), transkutaanseks gaaside jälgimismooduliks, anesteesia sügavuse jälgimismooduliks (BIS), lihaste lõdvestuse jälgimismooduliks (NMT), hemodünaamika jälgimismooduliks (PiCCO) ja hingamismehaanika mooduliks.


Järgnevalt jagatakse see mitmeks osaks, et tutvustada iga mooduli füsioloogilist alust, põhimõtet, arengut ja rakendamist.Alustame elektrokardiogrammi moodulist (EKG).
1. Elektrokardiogrammi tekkimise mehhanism
Siinussõlmes, atrioventrikulaarses ühenduskohas, atrioventrikulaarses traktis ja selle harudes paiknevad kardiomüotsüüdid tekitavad ergastuse ajal elektrilist aktiivsust ja tekitavad kehas elektrivälju. Metallist sondielektroodi asetamine sellesse elektrivälja (ükskõik kuhu kehasse) võimaldab registreerida nõrka voolu. Elektriväli muutub pidevalt koos liikumisperioodi muutumisega.
Kudede ja keha eri osade erinevate elektriliste omaduste tõttu registreerisid eri osades olevad uurimiselektroodid igas südametsüklis erinevaid potentsiaalimuutusi. Neid väikeseid potentsiaalimuutusi võimendatakse ja registreeritakse elektrokardiograafiga ning saadud mustrit nimetatakse elektrokardiogrammiks (EKG). Traditsioonilist elektrokardiogrammi registreeritakse keha pinnalt ja seda nimetatakse pinnaelektrokardiogrammiks.
2. Elektrokardiogrammi tehnoloogia ajalugu
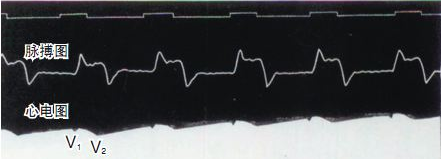
1887. aastal registreeris Waller, Inglismaa Kuningliku Seltsi Mary haigla füsioloogiaprofessor, edukalt esimese inimese elektrokardiogrammi kapillaarelektromeetriga, kuigi joonisel registreeriti ainult vatsakese V1- ja V2-lained ning kodade P-laineid ei registreeritud. Kuid Walleri suurepärane ja viljakas töö inspireeris publiku seas viibinud Willem Einthovenit ja pani aluse elektrokardiogrammi tehnoloogia hilisemale kasutuselevõtule.

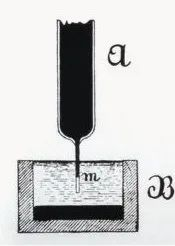
---------------------------(AugustusDisire Walle)----------------------------------------(Waller registreeris esimese inimese elektrokardiogrammi)----------------------------------------------------(Kapillaarelektromeeter)------------
Järgmised 13 aastat pühendus Einthoven täielikult kapillaarelektromeetritega salvestatud elektrokardiogrammide uurimisele. Ta täiustas mitmeid olulisi tehnikaid, kasutades edukalt nöörgalvanomeetrit ja kehapinna elektrokardiogrammi, mis salvestati valgustundlikule filmile. Ta salvestas elektrokardiogrammi, mis näitas kodade P-laine, vatsakeste depolarisatsiooni B- ja C-laine ning repolarisatsiooni D-laine. 1903. aastal hakati elektrokardiogramme kliiniliselt kasutama. 1906. aastal salvestas Einthoven järjestikku kodade virvenduse, kodade laperduse ja vatsakeste enneaegse südamelöögi elektrokardiogramme. 1924. aastal pälvis Einthoven elektrokardiogrammi salvestamise leiutamise eest Nobeli meditsiiniauhinna.

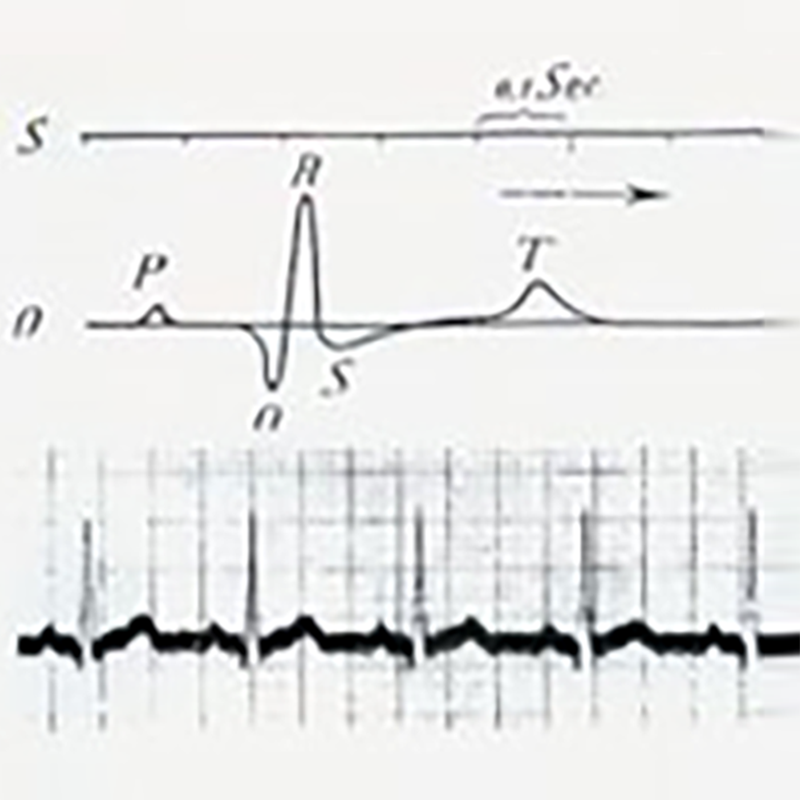
------------------------------------------------------------------------------------------------------------Einthoveni poolt salvestatud tõeline täielik elektrokardiogramm- ...
3. Pliisüsteemi väljatöötamine ja põhimõte
1906. aastal pakkus Einthoven välja bipolaarse jäsemejuhtme kontseptsiooni. Pärast registreerimiselektroodide paarikaupa ühendamist patsientide paremas, vasakus jalas ja vasakus käes suutis ta salvestada bipolaarse jäsemejuhtme elektrokardiogrammi (I, II ja III juhe) suure amplituudi ja stabiilse mustriga. 1913. aastal võeti ametlikult kasutusele bipolaarne standardne jäsemejuhtivuse elektrokardiogramm, mida kasutati iseseisvalt 20 aastat.
1933. aastal viis Wilson lõpuks lõpule unipolaarse juhtmega elektrokardiogrammi, mis määras Kirchhoffi vooluseaduse kohaselt nullpotentsiaali ja tsentraalse elektrilise terminali asukoha ning rajas Wilsoni võrgu 12-juhtmelise süsteemi.
Wilsoni 12-kanalilises süsteemis on aga kolme unipolaarse jäsemejuhtme VL, VR ja VF elektrokardiogrammi lainekuju amplituud madal, mistõttu on raske mõõta ja muutusi jälgida. 1942. aastal viis Goldberger läbi täiendavaid uuringuid, mille tulemusel loodi tänapäevalgi kasutusel olevad unipolaarsed rõhu all olevad jäsemejuhtmed: aVL, aVR ja aVF juhtmed.
Sel hetkel võeti EKG salvestamiseks kasutusele standardne 12-kanaliline süsteem: 3 bipolaarset jäsemeelektroodi (Ⅰ, Ⅱ, Ⅲ, Einthoven, 1913), 6 unipolaarset rinnaelektroodi (V1-V6, Wilson, 1933) ja 3 unipolaarset kompressioonjäsemeelektroodi (aVL, aVR, aVF, Goldberger, 1942).
4. Kuidas saada head EKG-signaali
1. Naha ettevalmistamine. Kuna nahk on halb elektrijuht, on hea EKG elektrisignaali saamiseks vajalik patsiendi naha elektroodide asukohta korralikult töödelda. Valige lamedad ja väiksema lihaskoormusega elektroodid.
Nahka tuleks töödelda järgmiste meetodite järgi: ① Eemaldage kehakarvad elektroodi paigalduskohalt. Hõõruge nahka õrnalt elektroodi paigalduskohalt, et eemaldada surnud naharakud. ③ Peske nahka hoolikalt seebiveega (ärge kasutage eetrit ega puhast alkoholi, sest see suurendab naha vastupidavust). ④ Enne elektroodi paigaldamist laske nahal täielikult kuivada. ⑤ Enne elektroodide patsiendile asetamist paigaldage klambrid või nööbid.
2. Pöörake tähelepanu südamejuhtivustraadi hooldusele, keelake juhttraadi mähkimine ja sõlmimine, vältige juhttraadi varjestuskihi kahjustumist ning puhastage juhtklambri või pandla mustus õigeaegselt, et vältida plii oksüdeerumist.
Postituse aeg: 12. okt 2023